Κερατόκωνος
Ο κερατόκωνος (KC) είναι μια διαταραχή του οφθαλμού που οδηγεί σε προοδευτική λέπτυνση του κερατοειδούς. Αυτό μπορεί να οδηγήσει σε θολή όραση, διπλή όραση, μυωπία, ανώμαλο αστιγματισμό και ευαισθησία στο φως που οδηγεί σε κακή ποιότητα ζωής. Συνήθως προσβάλλονται και τα δύο μάτια. Σε πιο σοβαρές περιπτώσεις μπορεί να παρατηρηθεί μια ουλή ή ένας κύκλος μέσα στον κερατοειδή.
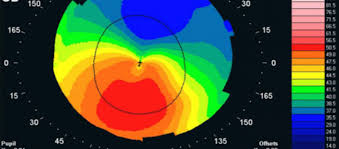
Ενώ η αιτία είναι άγνωστη, πιστεύεται ότι συμβαίνει λόγω ενός συνδυασμού γενετικών, περιβαλλοντικών και ορμονικών παραγόντων. Ασθενείς με γονέα, αδερφό ή παιδί που έχει κερατόκωνο έχουν 15 έως 60 φορές υψηλότερο κίνδυνο να αναπτύξουν εκτασία κερατοειδούς σε σύγκριση με ασθενείς χωρίς προσβεβλημένους συγγενείς. Οι προτεινόμενοι περιβαλλοντικοί παράγοντες περιλαμβάνουν το τρίψιμο των ματιών και τις αλλεργίες. Ο υποκείμενος μηχανισμός περιλαμβάνει αλλαγές του κερατοειδούς σε σχήμα κώνου. Η διάγνωση γίνεται τις περισσότερες φορές με τοπογραφία. Η τοπογραφία μετρά την καμπυλότητα του κερατοειδούς και δημιουργεί έναν έγχρωμο «χάρτη» του κερατοειδούς. Ο κερατόκωνος προκαλεί πολύ χαρακτηριστικές αλλαγές στην εμφάνιση αυτών των χαρτών, γεγονός που επιτρέπει στους γιατρούς να κάνουν τη διάγνωση.
Αρχικά η κατάσταση μπορεί συνήθως να διορθωθεί με γυαλιά ή μαλακούς φακούς επαφής. Καθώς η νόσος εξελίσσεται, μπορεί να απαιτούνται ειδικοί φακοί επαφής (όπως φακοί επαφής σκληρού χιτώνα). Στους περισσότερους ανθρώπους η νόσος σταθεροποιείται μετά από λίγα χρόνια χωρίς σοβαρά προβλήματα όρασης. Το 2016, το FDA ενέκρινε τη διασύνδεση κολλαγόνου (CXL) κερατοειδούς για να σταματήσει την εξέλιξη του κερατόκωνου. Σε ορισμένες περιπτώσεις, όταν ο κερατοειδής γίνεται επικίνδυνα λεπτός ή όταν δεν μπορεί πλέον να επιτευχθεί επαρκής όραση με φακούς επαφής λόγω κλίσης του κερατοειδούς, ουλών ή δυσανεξίας στους φακούς, η διασύνδεση κολλαγόνου του κερατοειδούς δεν αποτελεί επιλογή και μπορεί να απαιτείται μεταμόσχευση κερατοειδούς.
Ο κερατόκωνος επηρεάζει περίπου 1 στα 2.000 άτομα. Ωστόσο, ορισμένες εκτιμήσεις υποδηλώνουν ότι η επίπτωση μπορεί να είναι τόσο υψηλή όσο 1 στα 400 άτομα. Εμφανίζεται πιο συχνά στην όψιμη παιδική ηλικία έως την πρώιμη ενήλικη ζωή. Ενώ εμφανίζεται σε όλους τους πληθυσμούς, μπορεί να είναι πιο συχνή σε ορισμένες εθνοτικές ομάδες όπως αυτές της ασιατικής καταγωγής.
Σημάδια και συμπτώματα
Τα άτομα με πρώιμο κερατόκωνο παρατηρούν συχνά μια μικρή θαμπάδα ή παραμόρφωση της όρασής τους, καθώς και αυξημένη ευαισθησία στο φως και επισκέπτονται τον κλινικό τους ιατρό αναζητώντας διορθωτικούς φακούς για ανάγνωση ή οδήγηση. Στα αρχικά στάδια, τα συμπτώματα του κερατόκωνου μπορεί να μην διαφέρουν από αυτά οποιουδήποτε άλλου διαθλαστικού ελλείμματος του οφθαλμού. Καθώς η νόσος εξελίσσεται, η όραση επιδεινώνεται, μερικές φορές γρήγορα λόγω ακανόνιστου αστιγματισμού. Η οπτική οξύτητα μειώνεται σε όλες τις αποστάσεις και η νυχτερινή όραση είναι συχνά κακή.
Μερικά άτομα έχουν όραση στο ένα μάτι που είναι σημαντικά χειρότερη από το άλλο μάτι. Η νόσος είναι συχνά αμφοτερόπλευρη, αν και ασύμμετρη. Μερικοί αναπτύσσουν φωτοφοβία (ευαισθησία στο έντονο φως), καταπόνηση των ματιών από το στραβισμό για να διαβάσουν ή φαγούρα στο μάτι, αλλά συνήθως υπάρχει μικρή ή καθόλου αίσθηση πόνου.
Το κλασικό σύμπτωμα του κερατόκωνου είναι η αντίληψη πολλαπλών εικόνων «φαντάσματα», γνωστή ως μονόφθαλμη πολυωπία. Αυτό το εφέ φαίνεται πιο καθαρά με ένα πεδίο υψηλής αντίθεσης, όπως ένα φωτεινό σημείο σε σκούρο φόντο. Αντί να δει μόνο ένα σημείο, ένα άτομο με κερατόκωνο βλέπει πολλές εικόνες του σημείου, απλωμένες σε ένα χαοτικό μοτίβο. Αυτό το μοτίβο δεν αλλάζει συνήθως από μέρα σε μέρα, αλλά με την πάροδο του χρόνου, συχνά παίρνει νέες μορφές. Οι άνθρωποι παρατηρούν επίσης συνήθως παραμόρφωση ραβδώσεων και λάμψης γύρω από πηγές φωτός. Μερικοί μάλιστα παρατηρούν τις εικόνες να κινούνται η μία σε σχέση με την άλλη έγκαιρα με τους χτύπους της καρδιάς τους.
Η κυρίαρχη οπτική εκτροπή του οφθαλμού στον κερατόκωνο είναι το κώμα. Η οπτική παραμόρφωση που βιώνει το άτομο προέρχεται από δύο πηγές, η μία είναι η ακανόνιστη παραμόρφωση της επιφάνειας του κερατοειδούς και η άλλη είναι ουλές που εμφανίζονται στα εκτεθειμένα ψηλά σημεία του. Αυτοί οι παράγοντες δρουν για να σχηματίσουν περιοχές στον κερατοειδή που χαρτογραφούν μια εικόνα σε διαφορετικές θέσεις στον αμφιβληστροειδή. Το αποτέλεσμα μπορεί να επιδεινωθεί σε συνθήκες χαμηλού φωτισμού, καθώς η κόρη που είναι προσαρμοσμένη στο σκοτάδι διαστέλλεται για να εκθέσει περισσότερο την ακανόνιστη επιφάνεια του κερατοειδούς.
Διάγνωση
Τοπογραφία κερατοειδούς, που χρησιμοποιείται για τη χαρτογράφηση της καμπυλότητας της επιφάνειας του κερατοειδούς.
Πριν από οποιαδήποτε φυσική εξέταση, η διάγνωση του κερατόκωνου ξεκινά συχνά με την αξιολόγηση του ιατρικού ιστορικού του ατόμου από τον οφθαλμίατρο, ιδιαίτερα το κύριο πρόβλημα και άλλα οπτικά συμπτώματα, την παρουσία οποιουδήποτε ιστορικού οφθαλμικής νόσου ή τραυματισμού που μπορεί να επηρεάσει την όραση και παρουσία οποιουδήποτε οικογενειακού ιστορικού οφθαλμικής νόσου. Στη συνέχεια, χρησιμοποιείται ένα διάγραμμα ματιών, όπως ένα τυπικό διάγραμμα Snellen με προοδευτικά μικρότερα γράμματα, για τον προσδιορισμό της οπτικής οξύτητας του ατόμου.
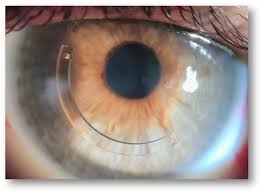
Εάν υπάρχει υποψία κερατόκωνου, ο οφθαλμίατρος θα αναζητήσει άλλα χαρακτηριστικά ευρήματα της νόσου μέσω εξέτασης του κερατοειδούς με σχισμοειδή λυχνία. Μια προχωρημένη περίπτωση είναι συνήθως εύκολα εμφανής στον εξεταστή και μπορεί να παρέχει μια σαφή διάγνωση πριν από πιο εξειδικευμένες εξετάσεις. Υπό στενή εξέταση, ένας δακτύλιος με κίτρινο-καφέ έως λαδοπράσινη μελάγχρωση, γνωστός ως δακτύλιος Fleischer, μπορεί να παρατηρηθεί σε περίπου τα μισά κερατοκωνικά μάτια. Ο δακτύλιος Fleischer, που προκαλείται από την εναπόθεση του οξειδίου του σιδήρου αιμοσιδερίνη μέσα στο επιθήλιο του κερατοειδούς, είναι λεπτός και μπορεί να μην είναι εύκολα ανιχνεύσιμος σε όλες τις περιπτώσεις, αλλά γίνεται πιο εμφανής όταν τον δούμε κάτω από ένα φίλτρο μπλε κοβαλτίου. Ομοίως, περίπου το 50% των ατόμων εμφανίζουν ραβδώσεις Vogt, λεπτές γραμμές πίεσης μέσα στον κερατοειδή χιτώνα που προκαλούνται από τέντωμα και λέπτυνση. Οι ραβδώσεις εξαφανίζονται προσωρινά ενώ ασκείται ελαφρά πίεση στον βολβό του ματιού.
Ένας πολύ έντονος κώνος μπορεί να δημιουργήσει μια εσοχή σχήματος V στο κάτω βλέφαρο όταν το βλέμμα του ατόμου είναι στραμμένο προς τα κάτω, γνωστό ως σημάδι Munson. Άλλα κλινικά σημεία του κερατόκωνου θα έχουν συνήθως εμφανιστεί πολύ πριν γίνει εμφανές το σημείο του Munson, και έτσι αυτό το εύρημα, αν και ένα κλασικό σημάδι της νόσου, τείνει να μην έχει πρωταρχική διαγνωστική σημασία.
Διασταυρούμενη σύνδεση κερατοειδούς ( Corneal Cross Linking CXL)
Τι είναι η διασταυρούμενη σύνδεση του κερατοειδούς (CXL);
Το CXL είναι χειρουργική επέμβαση για τη θεραπεία ενός εξασθενημένου ή παραμορφωμένου κερατοειδούς. Η ασθένεια ή μερικές φορές η χειρουργική επέμβαση μπορεί να βλάψει το κολλαγόνο, μια σημαντική ουσία που συγκρατεί τον κερατοειδή χιτώνα. Με τη «διασταύρωση» των νέων ινών κολλαγόνου μεταξύ τους, η χειρουργική επέμβαση CXL ενισχύει και ενισχύει τον κερατοειδή.
Με τον κερατόκωνο, ο κερατοειδής λεπταίνει και αλλάζει σχήμα με την πάροδο του χρόνου. Ο κερατοειδής χιτώνας – συνήθως στρογγυλός – διογκώνεται προς τα έξω μέχρι να διαμορφωθεί περισσότερο σαν κώνος. Αυτό προκαλεί θολή όραση και άλλα συμπτώματα. Για μερικούς ανθρώπους, τα γυαλιά ή οι επαφές μπορούν να θεραπεύσουν τον κερατόκωνο τους. Άλλοι χρειάζονται ειδικούς φακούς επαφής ή χειρουργική επέμβαση.
Τι να περιμένετε με τη χειρουργική CXL
Το CXL είναι μια διαδικασία εξωτερικών ασθενών, που σημαίνει ότι πηγαίνετε σπίτι την ίδια μέρα. Δείτε τι να περιμένετε:
- Όταν είστε ξαπλωμένοι, θα σας χορηγηθούν σταγόνες για αναισθησία στα μάτια σας.
- Ο οφθαλμίατρος σας αφαιρεί πρώτα το λεπτό, εξωτερικό στρώμα του κερατοειδούς (επιθήλιο). Αυτό επιτρέπει στο φάρμακο να φτάσει βαθύτερα στον κερατοειδή. Δεν θα αισθάνεστε πόνο λόγω των αναισθητικών σταγόνων.
- Το φάρμακο για οφθαλμικές σταγόνες βιταμίνης Β (ριβοφλαβίνη) εφαρμόζεται στον κερατοειδή για περίπου 30 λεπτά.
- Στη συνέχεια, μια ειδική συσκευή εκπέμπει μια εστιασμένη δέσμη ακτίνων UV στον κερατοειδή σας για σχεδόν 30 λεπτά. Το φως ενεργοποιεί τη ριβοφλαβίνη στον κερατοειδή. Αυτό βοηθά στη δημιουργία νέων δεσμών μεταξύ των ινών κολλαγόνου στον κερατοειδή σας.
- Ένας φακός επαφής τοποθετείται πάνω από το μάτι. Αυτό βοηθά στην επούλωση του κερατοειδούς. Ο φακός αφήνεται στη θέση του για περίπου μία εβδομάδα.
- Ο οφθαλμίατρος σας μπορεί να σας δώσει αντιβιοτικά και σταγόνες στεροειδών για να βοηθήσει το μάτι σας να επουλωθεί.
Μετά το CXL
Κατά τη διάρκεια της πρώτης εβδομάδας, ενώ το μάτι σας θεραπεύεται, είναι σημαντικό να ΜΗ:
- αγγίξετε ή τρίψετε τα μάτια σας
- βάλετε νερό στο μάτι σας
- χρησιμοποιήσετε μακιγιάζ ματιών
- κάνετε βαριά άσκηση
- να βρίσκεστε σε μέρη με καπνό ή σκόνη
Μπορεί να σας χορηγηθούν σταγόνες για χρήση στο σπίτι για να βοηθήσουν τα μάτια σας να επουλωθούν.
Ακολουθούν ορισμένες κοινές παρενέργειες της χειρουργικής επέμβασης διασύνδεσης κερατοειδούς:
- Αίσθηση ότι κάτι είναι στο μάτι σας (ονομάζεται “αίσθηση ξένου σώματος”)
- Ευαισθησία στο φως
- Ξηροφθαλμία
- Θολή όραση
- Αίσθημα δυσφορίας στα μάτια ή ήπιος πόνος στα μάτια
Η όρασή σας θα είναι πολύ θολή στην αρχή, αλλά θα πρέπει να βελτιωθεί σταδιακά μέσα σε 2 έως 3 εβδομάδες.
Χειρουργική επέμβαση
Μεταμόσχευση κερατοειδούς
Μεταξύ 11% και 27% των περιπτώσεων κερατόκωνου θα προχωρήσουν σε σημείο όπου η διόρθωση της όρασης δεν είναι πλέον δυνατή, η λέπτυνση του κερατοειδούς γίνεται υπερβολική ή οι ουλές ως αποτέλεσμα της χρήσης φακών επαφής προκαλούν προβλήματα από μόνη της και απαιτείται μεταμόσχευση κερατοειδούς ή ολικού πάχους κερατοπλαστική. Ο κερατόκωνος είναι η πιο κοινή αιτία για τη διεξαγωγή μιας διεισδυτικής κερατοπλαστικής, που γενικά αντιπροσωπεύει περίπου το ένα τέταρτο αυτών των επεμβάσεων.
Ο κερατοειδής χιτώνας δεν έχει άμεση παροχή αίματος, επομένως ο ιστός του δότη δεν απαιτείται να ταιριάζει με την ομάδα αίματος. Οι τράπεζες ματιών ελέγχουν τους κερατοειδείς δότη για οποιαδήποτε ασθένεια ή κυτταρικές ανωμαλίες.
Η περίοδος οξείας ανάρρωσης μπορεί να διαρκέσει τέσσερις έως έξι εβδομάδες και η πλήρης μετεγχειρητική σταθεροποίηση της όρασης συχνά διαρκεί ένα χρόνο ή περισσότερο, αλλά οι περισσότερες μεταμοσχεύσεις είναι πολύ σταθερές μακροπρόθεσμα. Το Εθνικό Ίδρυμα Κερατόκωνου αναφέρει ότι η κερατοπλαστική έχει το πιο επιτυχημένο αποτέλεσμα από όλες τις επεμβάσεις μεταμόσχευσης και όταν εκτελείται για κερατόκωνο σε ένα κατά τα άλλα υγιές μάτι, το ποσοστό επιτυχίας της μπορεί να είναι 95% ή μεγαλύτερο. Τα ράμματα που χρησιμοποιούνται συνήθως διαλύονται σε μια περίοδο τριών έως πέντε ετών, αλλά μεμονωμένα ράμματα μπορούν να αφαιρεθούν κατά τη διάρκεια της διαδικασίας επούλωσης εάν προκαλούν ερεθισμό στο άτομο.
Όλες οι περιπτώσεις απαιτούν προσεκτική παρακολούθηση από οφθαλμίατρο για αρκετά χρόνια. Συχνά, η όραση βελτιώνεται πολύ μετά το χειρουργείο, αλλά ακόμα κι αν η πραγματική οπτική οξύτητα δεν βελτιωθεί, επειδή ο κερατοειδής έχει πιο φυσιολογικό σχήμα μετά την ολοκλήρωση της επούλωσης, αυτή μπορεί να βελτιωθεί με διορθωτικούς φακούς. Οι επιπλοκές των μεταμοσχεύσεων κερατοειδούς σχετίζονται κυρίως με την αγγείωση του κερατοειδούς ιστού και την απόρριψη του κερατοειδούς δότη.
Η απώλεια όρασης είναι πολύ σπάνια, αν και η όραση που είναι δύσκολο να διορθωθεί είναι δυνατή. Όταν η απόρριψη είναι σοβαρή, συχνά επιχειρούνται επαναλαμβανόμενες μεταμοσχεύσεις και είναι συχνά επιτυχείς. Ο κερατόκωνος κανονικά δεν θα επανεμφανιστεί στον μεταμοσχευμένο κερατοειδή. Περιπτώσεις αυτού έχουν παρατηρηθεί, αλλά συνήθως αποδίδονται σε ατελή εκτομή του αρχικού κερατοειδούς ή σε ανεπαρκή έλεγχο του ιστού του δότη. Οι μακροπρόθεσμες προοπτικές για τις μεταμοσχεύσεις κερατοειδούς που πραγματοποιούνται για τον κερατόκωνο είναι συνήθως ευνοϊκές μόλις ολοκληρωθεί η αρχική περίοδος επούλωσης και περάσουν μερικά χρόνια χωρίς προβλήματα.
Ένας τρόπος μείωσης του κινδύνου απόρριψης είναι η χρήση μιας τεχνικής που ονομάζεται κερατοπλαστική βαθέως προσθίου στρώματος (DALK). Σε ένα μόσχευμα DALK, αντικαθίσταται μόνο το εξώτατο επιθήλιο και ο κύριος όγκος του κερατοειδούς, το στρώμα. Το πιο οπίσθιο στρώμα του ενδοθηλίου του ατόμου και η μεμβράνη του Descemet έχουν απομείνει, δίνοντας κάποια πρόσθετη δομική ακεραιότητα στον κερατοειδή μετά τη μεταμόσχευση. Επιπλέον, είναι δυνατή η μεταμόσχευση λυοφιλοποιημένου ιστού δότη. Η διαδικασία λυοφιλοποίησης διασφαλίζει ότι αυτός ο ιστός είναι νεκρός, επομένως δεν υπάρχει πιθανότητα απόρριψης.
Εισαγωγή τμημάτων ενδοστρωμικού δακτυλίου κερατοειδούς
Μια πιθανή χειρουργική εναλλακτική λύση στη μεταμόσχευση κερατοειδούς είναι η εισαγωγή τμημάτων ενδοστρωμικού δακτυλίου κερατοειδούς. Γίνεται μια μικρή τομή στην περιφέρεια του κερατοειδούς και δύο λεπτά τόξα μεθακρυλικού πολυμεθυλεστέρα ολισθαίνουν μεταξύ των στρωμάτων του στρώματος εκατέρωθεν της κόρης πριν κλείσει η τομή με ράμμα. Τα τμήματα πιέζουν προς τα έξω ενάντια στην καμπυλότητα του κερατοειδούς, ισοπεδώνοντας την κορυφή του κώνου και επαναφέροντάς τον σε πιο φυσικό σχήμα. Η διαδικασία προσφέρει το πλεονέκτημα ότι είναι αναστρέψιμη και ακόμη και δυνητικά ανταλλάξιμη καθώς δεν περιλαμβάνει αφαίρεση οφθαλμικού ιστού.
Η χειρουργική επέμβαση ενδοστρωμικής εμφύτευσης κερατοειδούς που περιλαμβάνει την εμφύτευση ενός πλήρους δακτυλίου είναι επίσης διαθέσιμη ως θεραπευτική επιλογή για τον κερατόκωνο. Τα στοιχεία υποστηρίζουν ότι το εμφύτευμα πλήρους δακτυλίου βελτιώνει τα αποτελέσματα της όρασης για τουλάχιστον ένα χρόνο.